le tube digestifLE TUBE DIGESTIF
I) Généralités
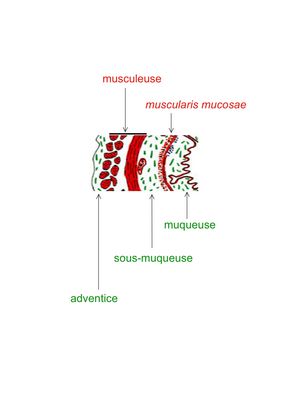
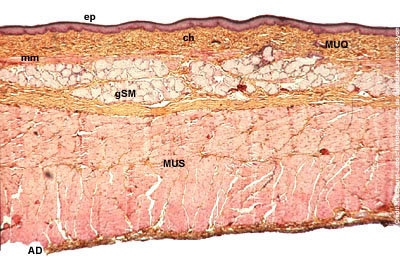
a) structure histologique : le tube digestif sétend de l'oesophage jusquau canal anal et est formé d'une paroi regroupant 5 tuniques concentriques. De l'intérieur vers l'extérieur, on distingue ainsi : - une muqueuse constituée dun épithélium reposant sur un chorion (i.e du tissu conjonctif). C'est la tunique la plus interne, en contact avec la lumière du tube digestif ; - une musculaire-muqueuse (muscularis mucosae), tunique fine faite de cellules musculaires lisses - une sous-muqueuse, constituée de tissu conjonctif - une musculeuse, tunique épaisse constituée de cellules musculaires lisses - une adventice faite de tissu conjonctif. b) Fonctions : le tube digestif exerce essentiellement 3 types de fonctions : des fonction digestives, des fonctions immunitaires et des fonctions endocrines. - fonctions digestives : elles sont assurées par 3 constituants majeurs de la paroi digestives : i) lépithélium de revêtement qui participe au transit des aliments et à labsorption des nutriments, ii) les glandes exocrines du TD qui protègent et lubrifient les parois du TD et participent à la dégradation des aliments, iii) la musculature lisse du TD qui permet la progression et le brassage mécanique des aliments. - fonctions immunitaires : elles sont assurées par les organes lymphoïdes du TD. - fonctions endocrines : elle sont assurées par les cellules endocrines disséminées dans lépithélium du TD et qui sécrètent des hormones digestives.
II) La muqueuse du tube digestif : trois types dépithélium présentant des morphologies et des fonctions différentes constituent le revêtement interne du TD : un épithélium de protection mécanique, un épithélium de protection chimique et un épithélium dabsorption.
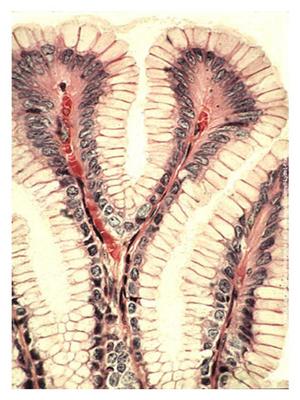
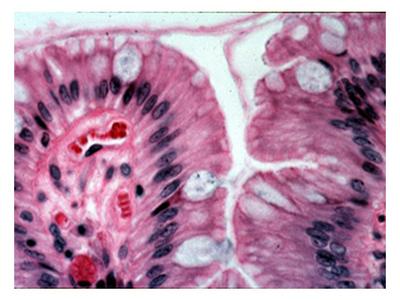
a) lépithélium de protection mécanique est observé au niveau des deux extrémités du tube digestif (sophage et canal anal). Il sagit dun épithélium pavimenteux stratifié. Il est non kératinisé sauf au niveau des 2/3 inférieurs du canal anal ou il sagit dun prolongement de lépiderme. Oesophage b) lépithélium de protection chimique est localisé au niveau de lestomac. Il sagit dun épithélium prismatique simple formé de cellules sécrétrices dites à pôle muqueux fermé. En dautres termes, cet épithélium est formé de cellules plus hautes que larges, alignées en mono-couche et présentant une différenciation fonctionnelle et morphologique de type sécrétoire. On parle dépithélium sécrétoire. Le mucus produit par cet épithélium sécrétoire contribue à protéger et à lubrifier la paroi gastrique et à la protéger de lattaque du suc gastrique. Lépithélium gastrique sinvagine et forme de petites dépressions appelées cryptes au fond desquelles souvrent les canaux excréteurs des glandes gastriques (glandes fundiques, Cf infra). c) lépithélium dabsorption est localisé au niveau de lintestin. Il sagit dun épithélium prismatique simple constitué dentérocytes et accueillant des cellules glandulaires isolées, les cellules caliciformes. * les entérocytes présentent une différenciation de leur pôle apical sous forme de microvillosités sorganisant en plateau strié (rappel P1 :les microvillositées sont de petites expansions cytoplasmiques pouvant sorganiser sous deux formes : plateau strié encore appelé bordure en brosse et stéréocils. Les bordures en brosses sont impliqués dans les phénomènes dabsorption et sont recouverts dun revêtement cellulaire quon appelle glycocalyx ou cell coat). La fonction des entérocytes est labsorption digestive des nutriments (cest-à-dire des glucides, des protides, et des lipides). De nombreuses enzymes sont présentes soit dans la membrane plasmique des microvillosités, soit dans le glycocalyx qui les recouvre. Ces enzymes vont permettre dachever lhydrolyse des protides en acides aminés qui seront pris en charge par des transporteurs spécifiques de la membrane plasmique apicale * les cellules caliciformes sont des cellules glandulaires à sécrétion muqueuse participant à la lubrification du tube digestif.
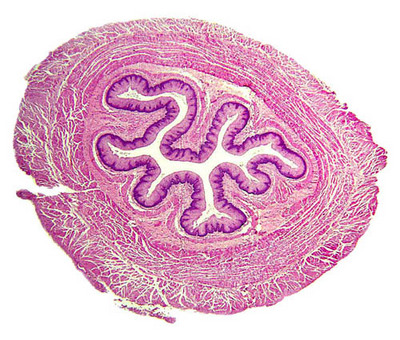
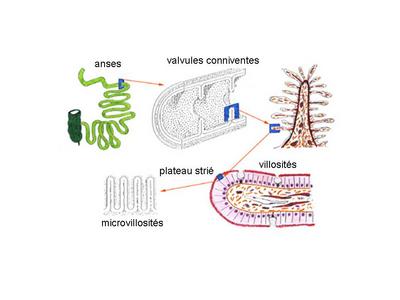
Lorganisation de cet épithélium dabsorption présente des variations régionales : * au niveau de lintestin grêle (duodénum, jéjunum, iléon), les entérocytes sont beaucoup plus abondants que les cellules caliciformes et leur plateau strié constitue le dernier niveau dun dispositif complexe damplification de la surface dabsorption Ce dispositif comprend : i) les anses intestinales : replis de lintestin, ii) les valvules conniventes : plis transversaux permanents de la muqueuse et de la musculaire muqueuse, avec un axe sous-muqueux, iii) les villosités intestinales : expansions en doigt de gant de la muqueuse présentant un axe conjonctif qui contient des cellules musculaires lisses et des vaisseaux sanguins et lymphatiques, iv) les microvillosités du plateau strié des entérocytes. * au niveau du côlon et du rectum, les cellules caliciformes sont beaucoup plus nombreuses que les entérocytes et il ny a pas de système damplification de la surface intestinale. d) exemples de pathologie : - reflux gastro-oesophagien du nourrisson : données physiopathologiques; signes cliniques formes digestives simples ou compliquées; signes cliniques formes extra-digestives. item ECN N°280 (Gastro-entérologie, hépatologie : RGO chez le nourrisson, l'enfant et l'adulte; hernie hiatale)(site ECN Faculté Lyon Sud).
a) généralités : outre les cellules caliciformes de lintestin et lépithélium sécrétoire de lestomac dautres cellules glandulaires sont implantées plus profondément dans la paroi du tube digestif et sorganisent en formations glandulaires. Dun point de vue histologique, toutes ces glandes sont localisées dans le chorion de la muqueuse digestive. (Pour mémoire : il existe 2 exceptions à cette règle : i) les glandes de Brünner qui sont situées dans la sous-muqueuse du duodénum, ii) les glandes oesophagiennes qui sont localisées dans la sous-muqueuse oesophagienne.) Dun point de vue physiologique, on distingue les glandes muqueuses à sécrétion muqueuse pure et les glandes séro-muqueuses à sécrétion mixte.
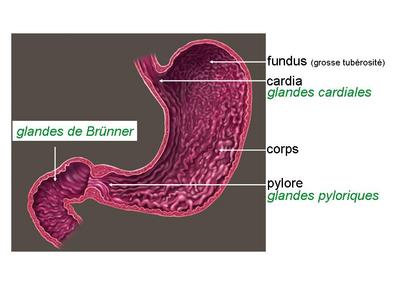
b) glandes muqueuses : leur distribution régionale est limitée à la partie supérieure du TD i.e lsophage, le cardia (glandes cardiales), le pylore (glandes pyloriques) et le duodénum (glandes de Brünner). La sécrétion de mucus contribue à lubrifier et à protéger la paroi du TD.
c) glandes séro-muqueuses : ces glandes à sécrétion muqueuse et séreuse sont exclusivement localisées dans le chorion de la muqueuse au niveau de lestomac (glandes fundiques) et de lintestin (glandes de Lieberkühn).
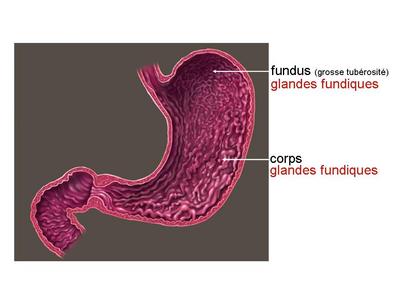
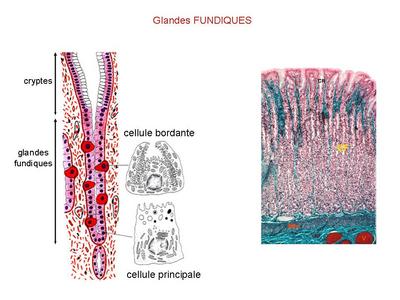
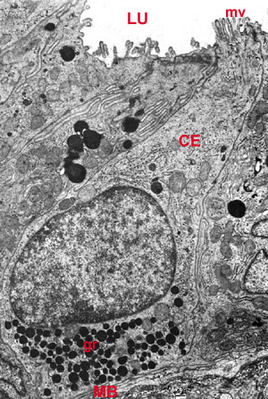
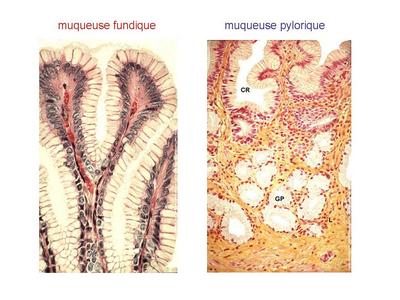
- les glandes fundiques : ce sont des glandes tubuleuses droites très étroites, débouchant au fond des cryptes de lépithélium gastrique au niveau du fundus et du corps de lestomac. Ces glandes tubulaires sont constituées de trois types cellulaires. * les cellules muqueuses du collet, localisées au niveau du col de la glande, sécrètent du mucus ; * les cellules principales, les plus nombreuses, sont situées dans la profondeur de la glande et sécrètent essentiellement une enzyme protéolytique nommée pepsinogène. * les cellules bordantes, encore appelées cellules pariétales, sont les plus volumineuses et sont implantées entre les cellules principales. Elles sécrètent de lacide chlorhydrique sous forme dion Cl+ et H-. Ces cellules sécrètent aussi le facteur intrinsèque de Castle, glycoprotéine nécessaire à l'absorption ultérieure de la vitamine B12 au niveau de l'iléon. (Pour mémoire : au plan ultrastructural, les cellules bordantes sont caractérisées par labondance de mitochondries volumineuses et sphériques et par la présence dun réseau intracellulaire de canalicules ramifiés. Ces canalicules souvrent sur la lumière de la glande et sont formés par des invaginations de la membrane plasmique qui présente à ce niveau des replis de type microvillosité).
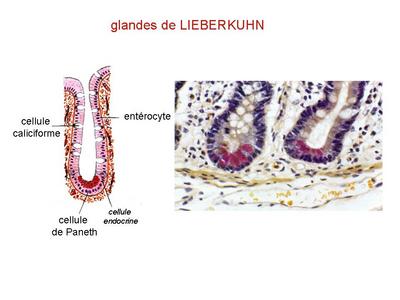
- les glandes de Lieberkühn : ce sont des glandes tubuleuses droites souvrant entre les villosités intestinales. Plus nombreuses au niveau de lintestin grêle, les glandes de Lieberkühn apparaissent comme des invaginations de lépithélium intestinal (i.e comprenant entérocytes et cellules caliciformes) dont le fond est constitué de cellules glandulaires séreuses, les cellules de Paneth.
d) exemples de pathologie : IV) Les cellules endocrines du tube digestif : groupées sous le terme générique de cellules entéro-chromaffines (nommées ainsi parce quelles ont une localisation entérique i.e intestinales et sont visibles en microscopie optique à laide dune réaction chromaffine), les cellules endocrines du TD sont dispersées dans lensemble de lépithélium digestif mais sont particulièrement nombreuses au niveau de lintestin grêle et de lappendice. Elles présentent un pôle basal renflé reposant sur la lame basale de lépithélium et un pôle apical effilé qui peut atteindre ou non la lumière du TD. Leur cytoplasme est caractérisé par la présence de granulations arrondies, regroupées au pôle basal de la cellule et qui sont les structures chromaffines reconnues en microscopie optique. Le produit de sécrétion des cellules entéro-chromaffines est de nature hormonal, est déversé dans les capillaires sanguins et agit ainsi sur des cibles situées à distance tel que le pancréas, la vésicule biliaire ou le cerveau. Le type dhormone sécrétée dépend de la localisation des cellules au sein du TD et comprend notamment la gastrine, la sérotonine et la cholécystokinine.
V) La musculature du tube digestif :
a) structure générale : la musculature du TD assure la motricité digestive et comporte deux tuniques : * la musculeuse : tunique épaisse située entre ladventice et la sous-muqueuse. Elle comprend une couche interne de fibres musculaires circulaires et une couche externe de fibres musculaires longitudinales. * la musculaire muqueuse : tunique mince localisée entre la muqueuse et la sous-muqueuse.
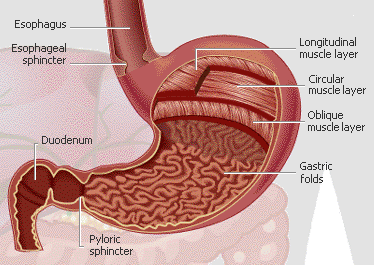
b) organisation régionale : * au niveau du 1/3 supérieur de lsophage : la couche longitudinale externe de la musculeuse est faite de cellules musculaires striées (possibilité de commande volontaire de la partie supérieur de lsophage). * au niveau de lestomac : la musculeuse comporte une troisième couche, à orientation oblique, située en dedans de la couche interne. La musculeuse est épaissie au niveau du passage pyloro-duodénal et forme un véritable sphincter anatomique, le sphincter pylorique.
* au niveau du colon : la couche longitudinale externe est discontinue, délimitant des zones en dépression et des zones surélevées quon appelle les haustrations coliques. * au niveau du canal anal : la couche circulaire interne se renfle en un sphincter musculaire lisse puis est remplacée par un sphincter musculaire strié.
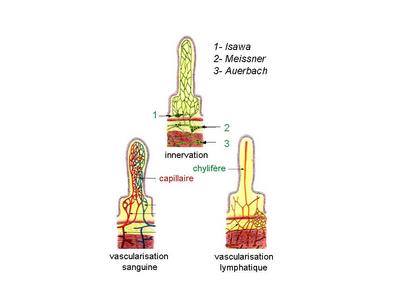
VI) Vascularisation et innervation du tube digestif : au sein du TD, cest lintestin grêle, site dabsorption et de transit, qui est le plus richement vascularisé et innervé. Nous aborderons donc uniquement la vascularisation et linnervation de lintestin grêle.
a) vascularisation sanguine : des artères perforantes pénètrent dans la paroi de lintestin grêle, se dirigent vers la muqueuse ou ils se divisent en artérioles puis en capillaires. De ce réseau capillaire partent des veinules qui fusionnent en veines dans la sous-muqueuse et traversent la musculeuse et ladventice.
b) vascularisation lymphatique : la circulation lymphatique de lintestin grêle est caractérisée par la présence au sein de chaque villosité intestinale dun capillaire lymphatique en cul de sac nommé le chylifère central. Cette circulation est anastomosée au réseau lymphatique qui se draine dans les follicules lymphoïdes du TD (formations ganglionnaires du système immunitaire localiseés dans le TD).
c) innervation : Elle régule la sécrétion glandulaire, létat de vasodilatation ou de vasoconstriction des vaisseaux sanguins ainsi que la contractilité de la musculature lisse de lintestin. Linnervation de lintestin grêle est à la fois intrinsèque et extrinsèque. - linnervation intrinsèque dépend de cellules nerveuses localisées dans le tube digestif et présentant une activité automatique, spontanée. Ces cellules nerveuses sont organisées en réseaux de cellules interconnectées appelés plexus. Pour mémoire, on distingue les plexus dIsawa localisés dans la muqueuse, les plexus de Meissner localisés dans la sous-muqueuse, et les plexus dAuerbach localisés dans la musculeuse entre la couche interne et la couche externe. - linnervation extrinsèque dépend du système nerveux végétatif (ou système nerveux autonome) dont les cellules nerveuses sont localisées au niveau des plexus abdominaux. Les fibres nerveuses issues de ces plexus font synapse au niveaux des plexus nerveux de linnervation intrinsèque et contrôle leur activité. Ainsi les fibres sympathiques envoient des influx inhibiteurs et les fibres parasympathiques envoient des influx excitateurs. Le système nerveux autonome répond lui-même à une régulation dépendant de centres supérieurs localisés notamment au niveau de lhypothalamus. Cette riche innervation digestive explique les liens étroits entre les émotions, le stress et certains dysfonctionnements de lappareil digestif.
VII) Le tissu lymphoïde annexé au tube digestif : Le tissu lymphoïde associé à lintestin fait partie du MALT et est nommé GALT pour « gut associated lymphoid tissu ». Ce tissu lymphoïde joue un rôle majeur dans le déclenchement et lamplification des réponses immunes dirigées contre les micro-organismes, les toxines et les substances étrangères qui peuvent être présents dans le tube digestif.
a) formations lymphoïdes du GALT : elles comprennent i) lappendice, ii) les plaques de Peyer situées à lextrémité de liléon, iii) les follicules lymphoïdes disséminés dans la muqueuse et la sous-muqueuse de lintestin. Ces formations lymphoïdes sont constituées essentiellement de lymphocytes (B et T), de macrophages, de cellules dendritiques et de plasmocytes sécrétant des immunoglobulines de type Ig A.
b) tissu lymphoïde diffus : alors que lépithélium de la muqueuse intestinale contient essentiellement des lymphocytes T (nommés lymphocytes T intra-épithéliaux), le chorion de la muqueuse ainsi que la sous-muqueuse contiennent principalement des lymphocytes B et des plasmocytes sécrétant des Ig A.
VIII) Le tube digestif : approche synthétique Nous envisagerons les principales caractéristiques anatomiques et histologiques qui sont spécifiques de chaque portion du tube digestif.
1) loesophage : a) les glandes exocrines sont des glandes à sécrétion muqueuse et sont localisées dans la sous-muqueuse. b) la couche longitudinale externe de la musculeuse est faite de cellules musculaires striées au niveau du tiers supérieur de loesophage.
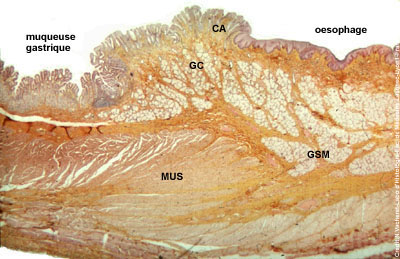
2) le cardia : à la jonction oeso-gastrique, on assiste à un passage brusque de l'épithélium oesophagien pluristratifié pavimenteux non kératinisé (= épithélium de protection mécanique), à l'épithélium gastrique unistratifié cylindrique (= épithélium de protection chimique) ; dans le chorion apparaissent des glandes muqueuses, les glandes cardiales (GC).
3) lestomac : a) la muqueuse sinvagine pour former des cryptes. La muqueuse gastrique est composée dun épithélium sécrétoire, cylindrique simple (cellules à pôle muqueux fermé) et dun chorion dans lequel sont implantées des glandes exocrines. La nature de ces glandes et la forme des cryptes permet de délimiter deux territoires anatomiques ou les muqueuses diffèrent - la muqueuse fundique sétend au niveau du corps, du fond et de la grosse tubérosité de lestomac. Les cryptes y sont larges et peu profondes débouchant sur des glandes séro-muqueuses tubuleuses droites, les glandes fundiques (glandes séro-muqueuses avec cellules du collet sécrétant du mucus, cellules principales sécrétant du pepsinogène et cellules bordantes sécrétant HCL et facteur intrinsèque de Castle) - la muqueuse pylorique sétend au niveau de lantrum de lestomac (antre pylorique) jusquà la jonction pyloro-duodénale. Les cryptes y sont profondes et étroites, débouchant sur des glandes muqueuses contournées, les glandes pyloriques. b) la musculeuse comprend 3 couches musculaires et donc une couche surnuméraire, la couche musculaire oblique située en dedans des couches musculaires circulaire et longitudinale.
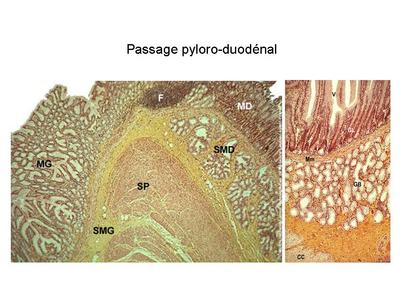
4) le passage pyloroduodénal : la jonction entre pylore et duodénum saccompagne de modifications de la muqueuse, de la sous-muqueuse et de la musculeuse. a) la muqueuse pylorique de l'estomac (MG), formée de cryptes et de glandes contournées, est remplacée brutalement par la muqueuse duodénale de l'intestin grêle (MD), formée de villosités et de glandes de Lieberkühn (glandes en tubes droits) b) la sous-muqueuse gastrique (SMG) sans glandes se poursuit par la sous-muqueuse duodénale (SMD) contenant des glandes tubuleuses ramifiées à sécrétion muqueuse, les glandes de Brünner c) la musculeuse présente un épaississement important de la couche musculaire interne, formant un véritable sphincter anatomique, le sphincter pylorique (SP).
5) lintestin grêle : a) la muqueuse : elle forme des expansions en doigt de gant qui participent au système damplification de la surface dabsorption (Cf supra). Entre les villosités intestinales, la muqueuse sinvagine pour former les glandes de Lieberkühn formées dentérocytes, de cellules caliciformes et de cellules de Paneth. b) la vascularisation et linnervation de lintestin grêle sont très riche. c) le tissu lymphoïde est très abondant
6) le colon : a) la muqueuse est dépourvue de système damplification, à lexception des microvillosités. La muqueuse décrit des invaginations riches en cellules caliciformes, pauvres en entérocytes et dépourvue de cellules de Paneth. b) la musculeuse présente une couche longitudinale externe discontinue, délimitant des zones en dépression et des zones surélevées quon appelle les haustrations coliques.
7) le canal anal : a) la muqueuse est constuée dun épithélium de type pavimenteux stratifié kératinisé dans les 2/3 inférieurs du canal anal. b) la musculeuse présente un épaississement de la couche musculaire interne circulaire qui forme le sphincter anal.
|
Site créé avec ViaBloga
-- Modèle rdc par Jon Roobottom,
Paul Lloyd et
Stéphane Gigandet --
![]()